日本肝胆膵外科学会「高難度技能修練施設」
日本肝胆膵外科学会おいて2008年より肝胆膵外科手術の中で特に高難度手術に取り組んでいる施設を"高度技能専門医修練施設"として認定することに始まりました。他の消化器手術に比べ肝胆膵外科領域の手術の中には難度の高い手術が多く、ひとたび合併症を起こすと患者様の命に直結するような手術も含まれます。しかし、これらの手術を多くこなし日頃より鍛錬されたhigh volume centerではその合併症率も少ないことがデータ上も証明されております。当院外科・消化器外科では肝胆膵高度技能専門医を中心に、根治性・安全性・低侵襲性を追求し、手術を行っています。
肝胆膵症例数の推移(赤:全症例、青:高度技能症例)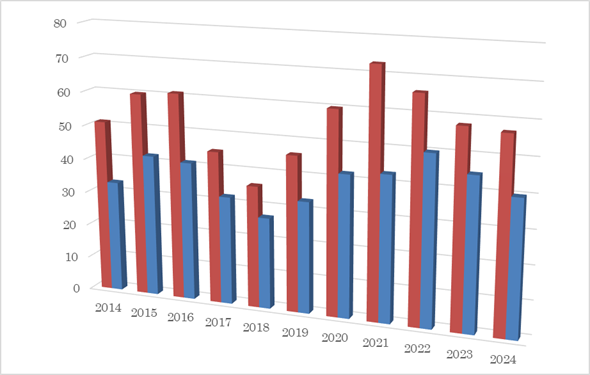
ロボット支援下膵切除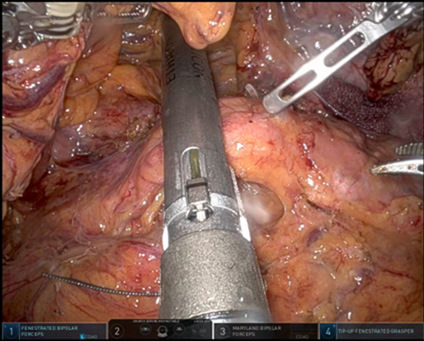
腹腔鏡下肝切除
手術支援ロボットdaVinci(ダヴィンチ)手術
手術支援ロボットdaVinci(ダヴィンチ)とは
近年、消化器外科領域では、創が小さく患者さんへの負担が小さい腹腔鏡手術が急速に広がり、当院でも多くの術式で行われ、一般的な手術方法になっています。しかし高度な技術が必要となるため、その欠点を補うために、ロボット支援手術が登場しました。ダヴィンチ手術は、従来の腹腔鏡手術にロボットの機能を組み合わせて発展させた進化版といえます。創は腹腔鏡手術と基本的に同じで、お腹に小さな孔を開けてそこからカメラや手術器具がついたロボットアームを挿入し、執刀する医師が、遠隔操作で手術支援ロボット「ダヴィンチ」を操作して手術を行います。現在胃癌、直腸癌、結腸癌、膵腫瘍に対して行っております。
消化器外科でのdaVinci手術100例を超えました。現在まで大きな合併症なく、みな順調に経過しています。

日本内視鏡外科学会「技術認定医」
腹腔鏡手術は患者さんの身体への負担の少ない手術を言われています。傷が小さくてすむことや、術後の痛みが少ないこと、お腹の中のほかの臓器たとえば腸管などに与える影響が少ないために術後の消化管の回復が速いと言われています。早くから食事が摂れること、入院期間が短くて早く社会復帰ができることなどが利点です。そのため、当院でも年々腹腔鏡手術を行う患者さんの割合は増加しており、80歳以上の高齢者の方にも行われています。現在当科で行われるほぼすべての領域で腹腔鏡手術が行われております。当院では安全に配慮し、現在4名いる内視鏡外科学会技術認定医を中心に安全に手術を行うように心掛けています。
日本内視鏡外科学会技術認定制度とは、日本内視鏡外科学会が認定している制度で、同学会の規則により、「各学会の定める専門医制度とは異なり、各関連領域において内視鏡手術に携わる医師の技術を高い基準に従って評価し、後進を指導するに足る所定の基準を満たした者を認定するもので、わが国における内視鏡外科の健全な普及と推進を促し、延いては国民の福祉に貢献することを目的とする。」と定められております。
日本胃癌学会認定施設
日本胃癌学会認定施設とは
近年、胃癌治療の進歩はめざましく、その内容は高度化・多様化・専門化しており、ピロリ菌感染率の急速な低下もあり、今後胃癌の発生数は減少していくことが予想されています。このような現状を踏まえ、今後も質の高い胃癌治療を広く社会に提供していくために、日本胃癌学会が2023年度から施設認定制度を発足し、専門性が高く、経験豊富な施設の認定を開始し、当院も認定されました。
すい臓がん早期診断プロジェクト
すい臓がんにかかる患者さんは、年々増加していますが、発見や診断が難しく、難治性のがんとして知られています。しかし大きさ10mm以下の早い段階で診断できれば、比較的治療生成期が良いと言われています。そのためすい臓がんを早期に発見して治療につなげる「すい臓がん早期診断プロジェクト」を立ち上げることにいたしました。

低危険群は3項目、高危険群は1項目ありましたら、かかりつけにご相談のうえ、当院早期診断プロジェクトにてご紹介ください。
・診療情報提供書兼すい臓がん早期診断プロジェクト予約申込書(FAX用).pdf
主な治療方法のご紹介
食道がん
 2023年度に胸腔鏡下食道切除術を導入し、従来の開胸手術のノウハウを生かし良好な成績で症例を重ねています。手術以外でも内視鏡的食道粘膜切術、根治的化学放射線療法、全身化学療法、緩和的食道ステント留置術などの選択肢から、適切な治療法を選択しています。
2023年度に胸腔鏡下食道切除術を導入し、従来の開胸手術のノウハウを生かし良好な成績で症例を重ねています。手術以外でも内視鏡的食道粘膜切術、根治的化学放射線療法、全身化学療法、緩和的食道ステント留置術などの選択肢から、適切な治療法を選択しています。
胃がん
 ロボット支援下、腹腔鏡下を中心に手術を行っています。スキルス胃癌や大型3型などの進行癌に対しては、審査腹腔鏡を施行後、術前化学療法を腫瘍内科と連携し、行っています。近年増加している食道胃接合部癌に対しては、低侵襲手術や胸腔鏡併用下での手術を行っています。ESDも消化器内科と連携し、行っています。
ロボット支援下、腹腔鏡下を中心に手術を行っています。スキルス胃癌や大型3型などの進行癌に対しては、審査腹腔鏡を施行後、術前化学療法を腫瘍内科と連携し、行っています。近年増加している食道胃接合部癌に対しては、低侵襲手術や胸腔鏡併用下での手術を行っています。ESDも消化器内科と連携し、行っています。
胃粘膜下腫瘍

1. 胃粘膜下腫瘍とは
胃の粘膜層よりも深い胃壁内(粘膜下層、筋層、漿膜下層など)に発生した病変を指します。病変は良悪性、いずれの場合もあります。
2. 種類
胃粘膜下腫瘍にはGIST(gastrointestinal stromal tumor)、リンパ腫、平滑筋細胞由来の腫瘍、神経系腫瘍、脂肪細胞由来の腫瘍、血管内皮細胞由来の腫瘍、基底細胞由来のカルチノイドなどに加え、迷入膵、顆粒細胞腫などがあります。うち、GISTの一部、悪性リンパ腫、脂肪肉腫、血管肉腫、カルチノイドの一部では転移をきたすこともあり、悪性度の高いものもあります。
3. 診断
胃X線や内視鏡検査でなされます。病変の表面に潰瘍などを形成して病変が露出している場合には、病変の一部を採取して(生検)で病理組織診断が可能ですが、病変が正常粘膜に覆われている場合が多いために胃がんのように容易に診断することが困難です。そこで、超音波内視鏡を使って生検を行うこともあります。
4. 治療
一般に、大きさが2cm以下の場合には年1回程度の内視鏡検査、超音波内視鏡検査などで定期的な観察を行い、2~5cmの腫瘍には腹腔鏡下に局所切除を行い、診断治療を行うことが推奨されています。さらに、大きさが5cm以上の腫瘍では悪性腫瘍である可能性が多いために手術を行うことが原則です。小さい腫瘍でも経過観察中に大きさや形態に変化が認められた場合には手術の適応となります。手術は、腹腔鏡・内視鏡合同胃局所切除術(LECS, Clean-NET)を行っています。
大腸がん
 治療の基本は手術になります。早期癌の場合は、大腸内視鏡で切除することができます。手術はできるだけ体に負担の少ない腹腔鏡やロボット手術で行っています。直腸癌については原則ロボット手術を行なっています。結腸癌は現在腹腔鏡が主ですが、今後ロボット手術を導入する予定です。進行直腸がんの場合は、術前放射線治療を行うこともあります。手術が適応とならない場合は、抗がん剤治療を行います。遺伝子検査を行い、抗がん剤の選択を行います。
治療の基本は手術になります。早期癌の場合は、大腸内視鏡で切除することができます。手術はできるだけ体に負担の少ない腹腔鏡やロボット手術で行っています。直腸癌については原則ロボット手術を行なっています。結腸癌は現在腹腔鏡が主ですが、今後ロボット手術を導入する予定です。進行直腸がんの場合は、術前放射線治療を行うこともあります。手術が適応とならない場合は、抗がん剤治療を行います。遺伝子検査を行い、抗がん剤の選択を行います。
肝臓がん

1.肝臓がんには大きく分けて、原発性肝がんと転移性肝がんがあります。原発性肝がんは肝細胞がんと胆管細胞がんの2種類に分けられます。転移性肝がんは、他の臓器に原発の腫瘍があって、その腫瘍から肝臓に転移してできた腫瘍のことをいいます。
2.肝臓の手術
肝臓の手術は、腫瘍の状態と肝予備能の2つの要因で術式を決定しています。肝がんの患者さんはもともと慢性肝炎や肝硬変を背景にもたれている方が多く、また、抗がん剤などを使用し、肝機能が低下していることもあります。治療方針の決定には肝予備能(肝臓の機能がどの程度保たれているか)を十分に考慮する必要があります。当院では2003年より肝アシアロシンチグラフィとCTを重ね合わせ、術前診断に臨床応用し、安全な肝切除術を行っております。近年腹腔鏡手術の割合が増加しており、より低侵襲での手術を心掛けています。
胆道がん
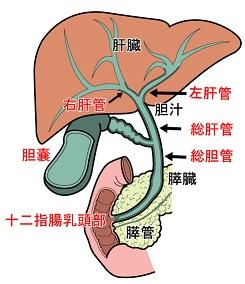 胆道とは:胆道とは,肝臓から分泌された胆汁の通り道で,肝外胆管,胆嚢,十二指腸乳頭部のことです.胆管(肝外胆管)は肝臓から十二指腸まで胆汁が通る管のことです.胆管の長さは約10~15cmで太さは0.5~1cmです.胆嚢は,胆汁を一時的に貯めて濃縮する袋状の臓器で,西洋梨状の形をしています.大きさは長さ7~10cm,幅3~10cm位です.食事をすると胆嚢は収縮して貯めていた胆汁を胆管から十二指腸に出し,消化吸収の助けをします.
胆道とは:胆道とは,肝臓から分泌された胆汁の通り道で,肝外胆管,胆嚢,十二指腸乳頭部のことです.胆管(肝外胆管)は肝臓から十二指腸まで胆汁が通る管のことです.胆管の長さは約10~15cmで太さは0.5~1cmです.胆嚢は,胆汁を一時的に貯めて濃縮する袋状の臓器で,西洋梨状の形をしています.大きさは長さ7~10cm,幅3~10cm位です.食事をすると胆嚢は収縮して貯めていた胆汁を胆管から十二指腸に出し,消化吸収の助けをします.


1.胆管がんの手術: がんのできる場所によって術式は変わります。
胆管がんの治療法としては、現在、手術、化学療法(抗がん剤を使った治療)、放射線治療があります。現在、治癒が望める可能性が一番高いのは手術です。手術の方法は、胆管が肝臓の中から十二指腸にまでおよぶ管という解剖学的な特徴から、がんが発生した部位によってさまざまです。例えば、肝臓のすぐ近く(肝門部から上部胆管がん)では、肝切除が必要になりますし、中部から下部胆管がんでは、下部胆管が膵臓と接していることから膵臓、十二指腸、場合によっては胃の一部までの切除(膵頭十二指腸切除といいます)が必要になります。中には広範囲におよぶがんもあり、その場合には肝臓の切除と膵頭十二指腸切除の両方が必要な場合もあります。いずれにしてもお腹の手術の中では一番侵襲(患者様の身体への負担)の大きい部類にはいる手術が必要な疾患です。当科では、がんの広がりについて詳しい検査をおこない、綿密に評価した上で、安全かつ治癒を目指した積極的な切除をおこなっております。
2.胆のうがんの手術: 腹腔鏡下に拡大胆嚢摘出術(全層胆嚢摘出術)を行っています。
胆道結石、胆嚢ポリープ
1. 胆嚢結石の手術
基本的に腹腔鏡下に胆嚢摘出を行っています。腹腔鏡手術は体に4か所の小さな傷(5~12mm)をあけて、その傷から細いカメラや鉗子などを挿入して胆嚢を摘出する方法です。一般的に開腹移行率は約4.5%とされていますが、急性胆のう炎などで緊急手術を行う場合は、開腹移行率は約7.7%と高くなっています。
2. 胆嚢ポリープの手術
胆嚢ポリープとは胆嚢内にできたポリープを指します。その多くはコレステロールポリープといって、コレステロールが析出して盛り上がっていく良性のポリープです。ただ、ポリープの中にもごく一部に悪性のものがあり、いわゆる胆嚢癌と言われます。良性のポリープと悪性のポリープの鑑別は、腹部エコー検査やCT,MRI検査でわかることが多いのですが、一部には鑑別が難しいものもあります。特に、ポリープが大きくなってきている場合や、採血検査で腫瘍マーカーが上昇している場合は胆嚢癌を疑って手術で胆嚢を摘出することがあります。また、癌の進行具合によっては追加の手術が必要になることもあります。
膵臓がん

膵がんとは膵臓から発生した悪性の腫瘍のことを指しますが、一般には膵管癌のことをいいます。膵管癌は膵管上皮から発生し、膵臓にできる腫瘍性病変の80-90%を占めています。全国統計では肺がん、胃がん、大腸がん、肝臓がんについで死因の第5位でした。わが国の膵がんは近年増加傾向にあり、毎年3万人以上の方が膵がんで亡くなっています。膵がんの死亡数はこの30年で8倍以上に増加しました。60歳代の方に多く、やや男性に多く発症します。喫煙、膵がんの家族歴、糖尿病、慢性膵炎などとの関連が指摘されています。術前に切除可能性分類に従って術前化学療法(NAC)を行っています。
1.切除可能膵癌の治療
術前化学療法としてゲムシタビン+S-1併用療法を6週間行い、手術を行います。術後の状態が落ち着いたところで6ヵ月間のS-1による術後補助化学療法を行います。膵頭十二指腸切除や、腹腔鏡またはロボット支援下に膵体尾部切除を行っています。
2.切除可能境界(Borderline resectable)膵癌 (BR膵癌)の治療
ゲムシタビン+ナブパクリタキセル(GnP療法)やFOLFILINOX後に、画像評価を行い、切除適応を決定しています。
のう胞性膵疾患

嚢胞(すいのうほう)とは、膵臓の内部や周囲にできる様々な大きさの「袋」のことです。良性疾患である膵のう胞以外に、嚢胞性膵腫瘍というものがあります。嚢胞性膵腫瘍は膵管内乳頭粘液性腫瘍(IPMN)と粘液性嚢胞腫瘍(MCN)、漿液性嚢胞腫瘍(SCN)などに分類されています。
膵臓がんは非常に悪性度が高く治療成績が悪いとされており、発見時すでに進行癌ということが多い疾患です。それに比べて同じ膵臓の腫瘍といっても、IPMNでは、良性の段階から悪性の段階(通常型の膵癌)まで様々な段階があり、良性から悪性へと変化していくことが知られています。そこで、IPMNと診断されたときに、良性なのか、それとも既に悪性に変化していないかなど慎重に見極めることが重要になります。
2006年に国際膵臓学会からIPMN/MCN国際診療ガイドラインが刊行され、2024年に改定されました。現在、診断や切除の適応など、ガイドラインに沿って治療が行われています。
嚢胞性膵腫瘍の中には通常型膵癌との鑑別が困難な症例もありますので、各種画像検査(CT検査、MRI検査、超音波内視鏡検査など)を行い、正確に診断することが重要です。
実際の手術に関しては、膵臓の頭部に存在する場合は、膵頭十二指腸切除が行われ、体尾部に存在する場合は、ロボット支援下膵体尾部切除術を行っております。
NET

NET(神経内分泌腫瘍)とは、インスリノーマ、ガストリノーマ、カルチノイド腫瘍などを含めた神経内分泌腫瘍の総称です。ホルモン症状があるものを機能性、ないものを非機能性と呼びます。進行は比較的穏やかですが、急激に進行するものもあり、注意が必要です。膵NETの年間初診数は人口10万人あたり2.7人と稀な疾患です。進行度に応じて、手術や薬物療法が選択されます。
鼠経ヘルニア・腹壁ヘルニア
本邦で年間15万人程度が手術を受けているとされる非常に頻度の高い疾患です。腹壁の筋や筋膜が弱くなると、腹壁に孔ができてしまい、腹腔内の臓器である腸や脂肪が腹壁の外に脱出します。下腹部の太もものつけねあたりを鼠径部と呼びますが、鼠径部の腹壁は弱くなりやすく、ここに孔ができた場合を鼠径ヘルニア(場所により大腿ヘルニア)、また他の腹壁の筋肉が弱くなって孔ができた場合を腹壁ヘルニア(場所により、臍ヘルニア・腰ヘルニアなど。手術後の創に孔ができた場合は腹壁瘢痕ヘルニア)と呼びます。
脱出すると写真のように、ぽこっと膨らんだように見えます。脱出しても、横になったり手で押さえたりすると元に戻ることが多いのですが、できてしまった孔は自然には閉じないので、治すには手術が必要です。手術では、腹壁を補強するメッシュシートを腹壁に留置します。横になっても手で押さえても戻らず、腹痛など症状が出てきた場合は、「嵌頓」といって脱出した臓器が炎症を起こしている状態です。この場合は緊急手術が必要です。
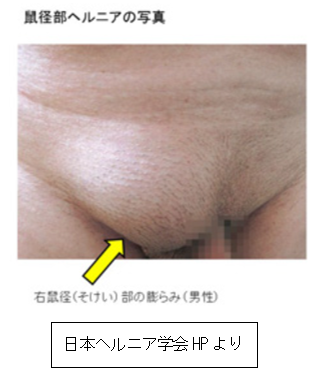
腹壁の弱さは、ほとんどが加齢や生活習慣によるもので、特に鼠径ヘルニアは高齢男性に多くみられます。孔が先天性に開いていることもあり、その場合は小児期の鼠径ヘルニアとされますが、小児期に気付かれず、20代や30代になって膨らんできて、ヘルニアに気付くこともあります。
当院では、手術は、腹腔鏡下ヘルニア根治術(全身麻酔)を中心に行い、状況により前方アプローチによるヘルニア根治術(脊椎麻酔または全身麻酔)を行っています。腹腔鏡手術では、下腹部に穴を3カ所開けて行います。前方アプローチによる根治術では、鼠径部に4,5cmの切開をして手術をします。腹腔鏡手術の方が創は小さく、術後の痛みが少ないと言われています。どちらで手術を行うかは、患者さんのヘルニアの状態と、全身状態をみて決定します。平均的には2泊3日の予定で手術を行っています。